Это воспалительный процесс в кожном покрове, вызванный воздействием гамма-лучей. Клиническая картина заболевания зависит от дозы облучения.
Связь с радиационным облучением позволяет утверждать, что у пациента лучевой дерматит, не прибегая к дополнительным методам исследования. Изменения кожи – обычное и распространенное явление во время прохождения курса радиотерапии. Каждый пациент по-своему реагирует на лечение.
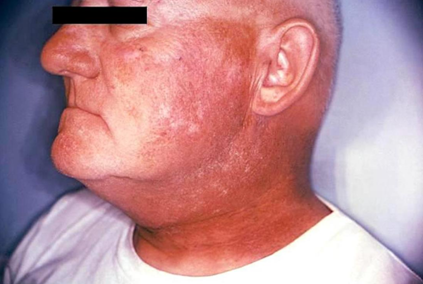
| СТАДИЯ ПРОЦЕССА | ПРОЯВЛЕНИЕ | ТАКТИКА ЛЕЧЕНИЯ |
| I | Лёгкое покраснение, сухость или шелушение кожи. | Медицинская помощь не требуется, достаточно соблюдать правила гигиены и пользоваться гипоаллергенными увлажняющими средствами. Врач рекомендует специальные средства для смазывания. |
| II | Эритема, повышенная влажность в складках и умеренная отёчность. | Необходима консультация у дерматолога, онколога. |
| III | Повышенная влажность, шелушение в складках кожи и на других участках тела, кровотечения при незначительных потёртостях и травмах. | Обязательно посещение врача и использование абсорбирующих повязок. |
| IV | Некроз, язвы на коже, кровотечения. | Требуется комплексное лечение. |
Во время сеанса лучевой терапии рентгеновские лучи проходят сквозь кожу, что вызывает повреждение тканей и ДНК, воспаление кожи (как внешних, так и внутренних слоев). Так как сеансы лучевой терапии повторяются ежедневно, кожа не успевает восстановиться, что приводит к разрушению ее клеток.
Эти заболевания могут влиять на заживляемость ран и степень реакции на лучевую терапию.
Во время лучевой терапииучасток кожи, подверженный облучению, может порозоветь или загореть. По мере продолжения терапии ваша кожа может стать ярко-красной или темно-коричневой, а также могут появиться припухлости. Кроме того, кожа может стать сухой, вы можете почувствовать, что она стянута, чешется или шелушится. У некоторых людей в месте получения терапии может появляться сыпь или волдыри. Эти волдыри могут разорваться или отслоиться. При развитии кожных реакций они, вероятнее всего, максимально интенсивно проявятся спустя 2 недели после последнего сеанса терапии. После завершения радиотерапии может пройти несколько недель, прежде чем состояние вашей кожи улучшиться.
Во время проведения терапии вы будете каждую неделю проходить осмотр у лечащего врача, при необходимости будут даны новые рекомендации по уходу за кожей.
Общие рекомендации по уходу за кожей в период лучевой терапии
Поддерживайте кожу в чистоте
Как можно чаще увлажняйте кожу
Берегите кожу на облучаемом участке от раздражения
Срочно свяжитесь с врачом, если:
Кортикостероидные кремы
Гормональные кремы широко применяются в лечении лучевого дерматита, хотя их эффективность находится под вопросом.
Антибиотики
Антибиотики – как пероральные, так и топические (то есть те, что содержатся в кремах и мазях), достаточно эффективны при лечении ожогов, связанных с лучевой терапией
Серебряные повязки на рану
Как правило, раны обрабатываются марлей, на которую наносят антибактериальные средства, но в случае с лучевыми ожогами лучше использовать серебряные повязки. Ионы серебра, используемые в производстве этой повязки, борются с инфекцией и бактериями, ускоряя заживление раны
Мази с цинком
Цинковая мазь подходит для лечения ожогов, акне, порезов, язв и лучевого дерматита.
Амифостин
Это препарат, устраняющий свободные радикалы и снижающий токсичность облучения. Имеются сведения, что пациенты, принимающие амифостин во время лечения лучевой терапией, на 77% реже сталкиваются с лучевым дерматитом, чем те, кто не употребляет этот препарат.
Через 3 дня после начала лучевой терапии рекомендовано подключить низкоинтенсивную лазеротерапию, 3 дня в неделю для профилактики лучевого дерматита. Также низкоинтенсивная лазеротерапия показала себя эффективной в лечении лучевого дерматита.
https://www.sor.org/system/files/news_story/201204/ltht-managingradiotherapyinducedskinreactions-oct2011.pdf
https://www.dermnetnz.org/topics/radiation-dermatitis/
https://www.cancernetwork.com/oncology-journal/radiation-dermatitis-recognition-prevention-and-management
http://dermatit.su/types/luchevoj/

Поддержка в получении инвалидности
Узнать больше